آتش سوزی، استنشاق دود و سوختگی: اهداف درمان و درمان
آتش سوزی عامل اصلی جراحات، مرگ و میر و خسارت اقتصادی است. هر ساله بین 15 تا 25 میلیون آتش سوزی در ایالات متحده رخ می دهد که منجر به حدود 25,000 مجروح، 5,000 کشته و 7 تا 9 میلیارد دلار خسارت اقتصادی می شود.
آسیب ناشی از استنشاق دود منجر به بدتر شدن چشمگیر میزان مرگ و میر بیماران سوختگی می شود: در این موارد، آسیب ناشی از استنشاق دود به آسیب سوختگی اضافه می شود که اغلب با عواقب مرگبار همراه است.
این مقاله به درمان سوختگی اختصاص دارد، با اشاره به آسیب های ریوی و سیستمیک در بیماران سوختگی که دود استنشاق کرده اند، در حالی که ضایعات پوستی با جزئیات بیشتر در جای دیگر مورد بحث قرار خواهند گرفت.
برانکارد، تهویه ریه، صندلی تخلیه: محصولات اسپنسر در غرفه دوتایی در نمایشگاه اضطراری
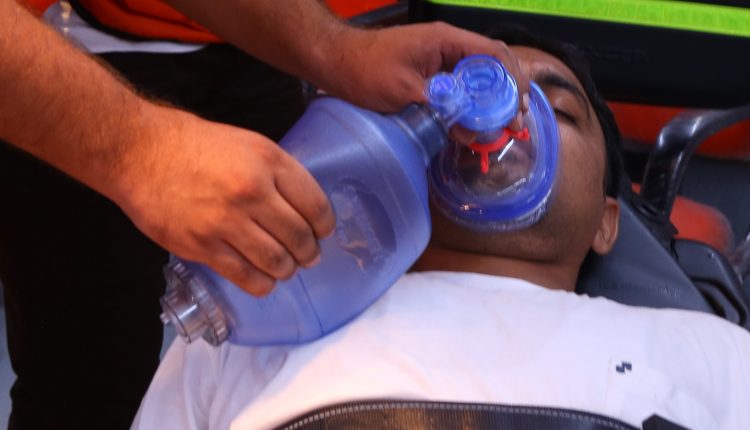
هدف از مراقبت های تنفسی در بیماران سوختگی اطمینان از
- باز بودن راه هوایی،
- تهویه موثر،
- اکسیژن رسانی کافی،
- حفظ تعادل اسید و باز،
- حفظ ثبات قلبی عروقی،
- درمان سریع عفونت ها
در برخی موارد، انجام اسکاروتومی برای جلوگیری از هرگونه بافت اسکار قفسه سینه که مانع حرکت قفسه سینه شود، ضروری است.
اهداف درمان سوختگی پوست عبارتند از:
- برداشتن پوست غیر زنده
- استفاده از بانداژ دارویی با آنتی بیوتیک های موضعی،
- بستن زخم با جایگزین های موقت پوست و پیوند پوست از نواحی سالم یا نمونه های شبیه سازی شده به ناحیه سوخته،
- کاهش از دست دادن مایعات و خطر عفونت.
برای تسهیل ترمیم زخم و جلوگیری از کاتاپولیسم باید به سوژه بیشتر از مقادیر کالری پایه داده شود.
درمان بیماران سوختگی
قربانیان سوختگی با جراحات جزئی راه هوایی فوقانی، یا با علائم انسداد تنفسی یا درگیری ریه، باید به دقت تحت نظر باشند.
مکمل اکسیژن باید از طریق کانولای بینی ارائه شود و بیمار باید در موقعیت بالایی فاولر قرار گیرد تا کار تنفسی کاهش یابد.
برونکواسپاسم باید با آگونیست های بتا در آئروسل (مانند اورسیپرنالین یا آلبوترول) درمان شود.
اگر انسداد راه هوایی پیش بینی می شود، باز بودن آن باید با یک کانول داخل تراشه با کالیبر مناسب تضمین شود.
به طور کلی، تراکئوستومی زودهنگام در بیماران سوختگی توصیه نمی شود، زیرا این روش با بروز بیشتر عفونت و افزایش مرگ و میر همراه است، اگرچه ممکن است برای مراقبت های تنفسی طولانی مدت لازم باشد.
مشاهده شده است که لوله گذاری اولیه می تواند ادم ریوی گذرا را در برخی از بیماران با آسیب استنشاقی تسریع کند.
اعمال فشار مثبت مداوم 5 یا 10 سانتی متر H2O (CPAP) ممکن است به به حداقل رساندن ادم ریوی اولیه، حفظ حجم ریه، حمایت از راه های هوایی ادماتوز، بهینه سازی نسبت تهویه/پرفیوژن و کاهش مرگ و میر اولیه کمک کند.
تجویز کورتیکواستروئیدهای سیستمیک برای درمان ادم به دلیل افزایش خطر عفونت توصیه نمی شود.
درمان بیماران مبتلا به کما باید در جهت هیپوکسی شدید و مسمومیت با CO باشد و مبتنی بر تجویز اکسیژن است.
تفکیک و حذف کربوکسی هموگلوبین با تجویز مکمل های O2 تسریع می شود.
افرادی که دود استنشاق کرده اند، اما فقط افزایش اندکی در Hbco دارند (کمتر از 30٪) و عملکرد قلبی ریوی طبیعی خود را حفظ می کنند، ترجیحاً باید با زایمان 100٪ O2، از طریق ماسک صورت محکم و بدون تنفس مجدد درمان شوند (که اجازه نمی دهد). هوای تازه بازدمی که باید دوباره استنشاق شود)، با سرعت جریان 15 لیتر در دقیقه، مخزن را پر نگه می دارد.
اکسیژن درمانی باید تا زمانی ادامه یابد که سطح Hbco به زیر 10 درصد برسد.
ماسک CPAP، با تجویز 100% O2، ممکن است یک درمان مناسب برای بیماران مبتلا به هیپوکسمی بدتر و بدون آسیب حرارتی خفیف به صورت و راه هوایی فوقانی باشد.
بیماران مبتلا به هیپوکسمی مقاوم به درمان یا آسیب ناشی از استنشاق همراه با کما یا ناپایداری قلبی ریوی نیاز به لوله گذاری و کمک تنفسی با اکسیژن 100% دارند و باید سریعاً برای درمان با اکسیژن هیپرباریک ارجاع داده شوند.
درمان دوم به سرعت انتقال اکسیژن را بهبود می بخشد و روند حذف CO از خون را تسریع می کند.
بیمارانی که به ادم ریوی زودرس مبتلا می شوند، ARDSیا ذات الریه اغلب به کمک تنفسی با فشار انتهای بازدمی مثبت (PEEP) در حضور هموگازآنالیز نشان دهنده نارسایی تنفسی (PaO2 زیر 60 میلی متر جیوه، و/یا PaCO2 بالای 50 میلی متر جیوه، با pH کمتر از 7.25) نیاز دارند.
اگر PaO2 کمتر از 60 mmHg باشد و تقاضای FiO2 از 0.60 بیشتر شود، PEEP نشان داده می شود.
کمک تهویه اغلب باید طولانی شود، زیرا قربانیان سوختگی به طور کلی متابولیسم تسریع شده ای دارند، که باعث می شود برای اطمینان از حفظ هموستاز، حجم تنفسی در دقیقه افزایش یابد.
La تجهیزات استفاده شده باید بتواند حجم/دقیقه بالا (حداکثر 50 لیتر) را ارائه دهد و در عین حال اوج فشار راه هوایی (تا 100 سانتی متر H2O) و نسبت دم/بازدم (I:E) پایدار را حفظ کند، حتی زمانی که افزایش آن ضروری باشد. مقادیر فشار
هیپوکسمی مقاوم ممکن است به تهویه وابسته به فشار با نسبت معکوس پاسخ دهد
بهداشت ریوی کافی برای عاری نگه داشتن مجاری هوایی از خلط ضروری است.
فیزیوتراپی تنفسی غیرفعال به تحرک ترشحات و جلوگیری از انسداد راه هوایی و آتلکتازی کمک می کند.
پیوندهای پوستی اخیر ضربه و لرزش قفسه سینه را تحمل نمی کنند.
فیبروبرونکوسکوپی درمانی ممکن است برای رفع انسداد راه هوایی از ترشحات غلیظ ضروری باشد.
حفظ دقیق تعادل آب برای به حداقل رساندن خطر شوک، نارسایی کلیوی و ادم ریوی ضروری است.
بازگرداندن تعادل آب بیمار با استفاده از فرمول پارکلند (4 میلی لیتر محلول ایزوتونیک به ازای هر کیلوگرم سطح پوست سوخته، به مدت 24 ساعت) و حفظ دیورز بین 30 تا 50 میلی لیتر در ساعت و فشار ورید مرکزی بین 2 تا 6 mmHg، ثبات همودینامیک را حفظ می کند.
در بیماران مبتلا به آسیب های استنشاقی، نفوذپذیری مویرگی افزایش می یابد و نظارت بر فشار شریانی ریوی، علاوه بر کنترل دیورز، راهنمای مفیدی برای تکمیل مایعات است.
قربانیان آتش سوزی، تعادل الکترولیت و اسید-باز باید تحت نظر باشند
وضعیت هیپرمتابولیک بیمار سوختگی نیاز به تجزیه و تحلیل دقیق تعادل تغذیه ای دارد که هدف آن جلوگیری از کاتابولیسم بافت عضلانی است.
فرمول های پیش بینی کننده (مانند فرمول های Harris-Benedict و Curreri) برای تخمین شدت متابولیسم در این بیماران استفاده شده است.
در حال حاضر، آنالایزرهای قابل حمل به صورت تجاری در دسترس هستند که امکان اندازه گیری کالری سنجی غیرمستقیم جدی را فراهم می کنند، که نشان داده شده است تخمین های دقیق تری از نیازهای تغذیه ای ارائه می دهد.
بیماران مبتلا به سوختگیهای گسترده (بیش از 50 درصد سطح پوست) اغلب رژیمهای غذایی تجویز میکنند که کالری دریافتی آنها 150 درصد انرژی دریافتی آنها در استراحت است تا بهبود زخم و جلوگیری از کاتابولیسم را تسهیل کند.
با التیام سوختگی، دریافت مواد مغذی به تدریج به 130 درصد متابولیسم پایه کاهش می یابد.
در مورد سوختگی های محیطی قفسه سینه، بافت اسکار ممکن است حرکت دیواره قفسه سینه را محدود کند.
اسکاروتومی (حذف جراحی پوست سوخته) با ایجاد دو برش جانبی در امتداد خط قدامی زیر بغل، از دو سانتی متر زیر ترقوه تا فضای بین دنده ای نهم تا دهم و دو برش عرضی دیگر که بین انتهای اولی کشیده می شود، انجام می شود. به طوری که یک مربع را مشخص کند.
این عمل باید خاصیت ارتجاعی دیواره قفسه سینه را بهبود بخشد و از اثر فشاری انقباض بافت اسکار جلوگیری کند.
درمان سوختگی شامل برداشتن پوست غیر زنده، استفاده از بانداژهای دارویی با آنتیبیوتیکهای موضعی، بستن زخم با جایگزینهای پوستی موقت و پیوند پوست از نواحی سالم یا نمونههای شبیهسازی شده روی ناحیه سوخته است.
این امر از دست دادن مایعات و خطر عفونت را کاهش می دهد.
عفونت ها اغلب ناشی از استافیلوکوکوس اورئوس کواگولاز مثبت و باکتری های گرم منفی مانند کلبسیلا، انتروباکتر، اشریشیا کلی و سودوموناس است.
تکنیک جداسازی مناسب، تحت فشار قرار دادن محیط و فیلتراسیون هوا سنگ بنای دفاع در برابر عفونت هستند.
انتخاب آنتی بیوتیک بر اساس نتایج کشت های سریالی انجام شده بر روی مواد گرفته شده از زخم و همچنین نمونه های خون، ادرار و خلط است.
به دلیل سهولت انتخاب سویه های مقاوم که مسئول عفونت های مقاوم به درمان هستند، نباید آنتی بیوتیک ها به صورت پیشگیرانه در این بیماران تجویز شود.
در افرادی که برای مدت طولانی بی حرکت هستند، پروفیلاکسی هپارین ممکن است به کاهش خطر آمبولی ریه کمک کند و باید توجه ویژه ای به جلوگیری از ایجاد آمبولی ریه شود. زخم های فشار.
همچنین بخوانید
Emergency Live Even More… Live: دانلود برنامه رایگان جدید روزنامه شما برای IOS و Android
آتش سوزی، استنشاق دود و سوختگی: علائم، نشانه ها، قانون نه
محاسبه مساحت سطح سوختگی: قانون 9 در نوزادان، کودکان و بزرگسالان
کمک های اولیه، شناسایی سوختگی شدید
سوختگی های شیمیایی: کمک های اولیه برای درمان و نکات پیشگیری
سوختگی الکتریکی: کمک های اولیه درمان و نکات پیشگیری
6 حقیقت در مورد مراقبت از سوختگی که پرستاران تروما باید بدانند
جراحات انفجاری: نحوه مداخله در ترومای بیمار
آنچه باید در کیت کمک های اولیه کودکان باشد
شوک جبران شده، جبران نشده و برگشت ناپذیر: چه هستند و چه چیزی را تعیین می کنند
سوختگی، کمک های اولیه: چگونه مداخله کنیم، چه باید کرد
کمک های اولیه، درمان سوختگی و سوختگی
عفونت زخم: چه چیزی باعث آنها می شود، چه بیماری هایی با آنها مرتبط است
بیایید در مورد تهویه صحبت کنیم: تفاوت های بین NIV، CPAP و BIBAP چیست؟
ارزیابی اساسی راه هوایی: یک مرور کلی
اورژانس دیسترس تنفسی: مدیریت و تثبیت بیمار
سندرم دیسترس تنفسی (ARDS): درمان، تهویه مکانیکی، نظارت
دیسترس تنفسی نوزادان: عواملی که باید در نظر گرفته شوند
علائم دیسترس تنفسی در کودکان: اصول اولیه برای والدین، پرستاران و معلمان
سه تمرین روزانه برای ایمن نگه داشتن بیماران ونتیلاتور
مزایا و خطرات مدیریت راه هوایی به کمک دارو پیش بیمارستانی (DAAM)
بررسی بالینی: سندرم دیسترس تنفسی حاد
استرس و پریشانی در دوران بارداری: چگونه از مادر و کودک محافظت کنیم
دیسترس تنفسی: علائم دیسترس تنفسی در نوزادان چیست؟
اورژانس کودکان / سندرم دیسترس تنفسی نوزادان (NRDS): علل، عوامل خطر، پاتوفیزیولوژی
دسترسی داخل وریدی پیش بیمارستانی و احیای مایع در سپسیس شدید: یک مطالعه کوهورت مشاهده ای
سندرم زجر تنفسی حاد (ARDS): دستورالعمل هایی برای مدیریت و درمان بیمار
آناتومی پاتولوژیک و پاتوفیزیولوژی: آسیب عصبی و ریوی ناشی از غرق شدن



