EMS: SVT کودکان (تاکی کاردی فوق بطنی) در مقابل تاکی کاردی سینوسی
تاکی کاردی فوق بطنی (SVT) یک اختلال ریتمی شایع بدون توقف است که در کودکان به ویژه در دوران شیرخوارگی مشاهده می شود و علت اصلی بی ثباتی مرتبط با قلب است.
اکثر نوزادان مبتلا به SVT بدون اثرات ماندگار از سندرم پیشی می گیرند. سابقه شکایت کلید تمایز مناسب بین SVT و تاکی کاردی سینوسی سریع است.
سلامت کودکان: در مورد MEDICHILD با بازدید از نمایشگاه در نمایشگاه اضطراری بیشتر بیاموزید
شروع SVT معمولاً در یک کودک عادی ظاهر می شود که به طور ناگهانی و بدون سابقه بیماری یا آسیب اخیر بدتر می شود. با این حال، باید به دقت ارزیابی شود تا اطمینان حاصل شود که درمان مناسب اجرا می شود.
شما نمی خواهید به کودکی که تاکی کاردی سینوسی سریع دارد و نه SVT، کاردیورت یا آدنوزین تجویز کنید.
بچه مریض بود؟ به سینوسی تاچ فکر کنید! بهترین روش درمانی با هدف کشف و اصلاح علت زمینه ای خواهد بود.
H & T را فراموش نکنید!
SVT v/s Sinus Tach در اطفال
- سابقه بیمار: تاریخچه رویدادهایی که منجر به درخواست کمک EMS می شود می تواند اطلاعات ارزشمندی را در انتخاب روش درمانی صحیح برای کودک ارائه دهد:
- آیا کودک بیمار بوده است؟
- آیا او کم آب شده است؟
- آیا خونریزی وجود دارد که ممکن است با شوک همراه باشد؟
- آیا او هیچ مشکل پزشکی شناخته شده ای دارد؟
- آیا قبلاً این اتفاق افتاده است و اگر چنین است، برای اصلاح آن چه کار شده است؟
- آیا کودک آلرژی دارویی شناخته شده ای دارد؟
- ضربان قلب: ضربان قلب ثابت در طول رویداد
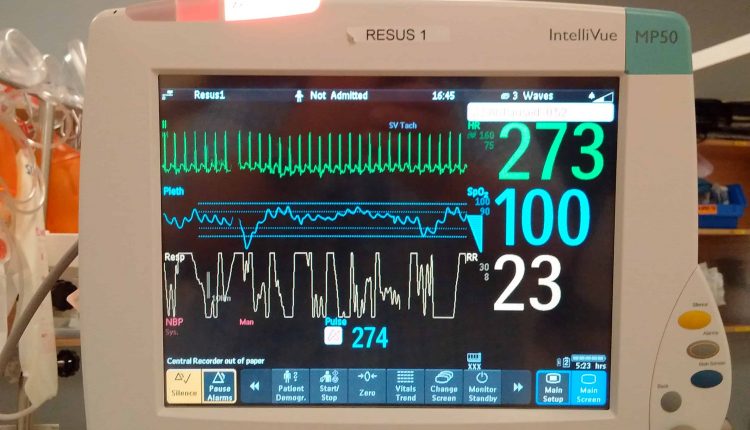
- نوزاد: تاکی کاردی سینوسی معمولاً کمتر از 220 ضربه در دقیقه است. تاکی کاردی فوق بطنی معمولاً بیش از 220 ضربه در دقیقه است
- کودک: تاکی کاردی سینوسی معمولاً کمتر از 180 ضربه در دقیقه است. تاکی کاردی فوق بطنی معمولاً بیش از 180 ضربه در دقیقه است
AED با کیفیت؟ از غرفه ZOLL در نمایشگاه اضطراری بازدید کنید
یافته های EKG
یافته های مهم EKG در تاکی کاردی سینوسی کودکان:
- ضربان قلب در نوزاد کمتر از 220 ضربه در دقیقه و در کودکان کمتر از 180 ضربه در دقیقه خواهد بود
- امواج RR متغیر
- امواج P در لیدهای II، III، aVF وجود دارند و به صورت عمودی هستند
تاکی کاردی سینوسی معمولاً ثانویه است:
- کم شدن آب بدن
- هیپوولمی (شایع ترین)
- Febbre
- هیپوکسی
- کم خونی
- شوک
- سینوسی تاچ آنقدرها هم در کودکان غیرمعمول نیست، اما معمولاً ناشی از یک عامل مؤثر است و نه یک علت واقعی قلبی.
یافته های مهم EKG در تاکی کاردی فوق بطنی کودکان:
- ضربان قلب در نوزادان > 220 ضربه در دقیقه و در کودکان > 180 ضربه در دقیقه خواهد بود
- امواج RR غیر متغیر
- ریتم به طور مداوم منظم خواهد بود (زیرا بلوک AV مرتبط در نوزادان/کودکان بسیار نادر است)
- امواج P ممکن است غیرقابل شناسایی باشند، به خصوص زمانی که سرعت بطنی بالا باشد
- اگر امواج P وجود داشته باشند، احتمالاً در لیدهای II، III و aVf معکوس خواهند شد
- مدت زمان کمپلکس QRS در اکثر موارد 0.10 ثانیه است
- SVT با کمپلکس QRS > 0.10 در نوزادان و کودکان بسیار نادر است
SVT که در کودکان دیده می شود ممکن است انواع مختلفی داشته باشد:
- ورود مجدد با یک مسیر جانبی (گرگ-پارکینسون-وایت)
- ورود مجدد بدون مسیر جانبی
- دپلاریزاسیون خودبخودی محل های ضربان ساز
- آسیب شناسی قلبی (به عنوان مثال: ناهنجاری ابشتاین)
- تأثیرات فارماکولوژیک: (داروهای حاوی آمین های سمپاتومیمتیک، کافئین)
- تأثیرات متابولیک: (ناهنجاری های غدد درون ریز، پرکاری تیروئید و غیره)
علائم/مدیریت SVT کودکان
علائم و نشانه ها در طول تاکی کاردی فوق بطنی تحت تأثیر سن کودک، مدت زمان SVT، عملکرد قبلی بطن و تعداد بطن قرار دارند.
نوزادانی که دارای دوره های پایدار SVT هستند با موارد زیر مواجه خواهند شد:
- تاکی پنه
- از دست دادن علاقه به تغذیه
- کج خلقی
- طی 24 تا 48 ساعت به حالت بی حالی می رسد
- انقباضات جناغی و بین دنده ای
- علائم قلبی عروقی نبض ضعیف، رنگ خاکستری و غیره.
اگر کودکی از نظر همودینامیک پایدار است و مانورهای واگ با همکاری ممکن است موثر و ایمنتر باشند. مانند:
- آب یخ به صورت مالیده شود
- دمیدن از طریق نی
- ماساژ سینوس کاروتید
منع مطلق آدنوزین تاکی کاردی سینوسی (ST) است. بیماران کم آبی، به ویژه نوزادان و کودکان خردسال با تب، عدم رشد و/یا عفونت ممکن است به نظر در SVT باشند، در حالی که در واقع به سختی با تاکی کاردی سینوسی با نرخی که ممکن است بیش از 180-200 باشد جبران میشوند. ضربان در دقیقه
بازدید از غرفه مشاوران پزشکی DMC DINAS در نمایشگاه اضطراری
بیمارانی که تاکی کاردی سینوسی سریع را تجربه می کنند در صورت تجویز آدنوزین در معرض خطر بالای عوارض و مرگ و میر هستند. زودتر با فرماندهی پزشکی تماس بگیرید!
"بیمار را درمان کنید نه مانیتور"
- درمان دارویی اورژانسی شامل آدنوزین است (0.1 میلیگرم بر کیلوگرم {حداکثر دوز اول 1 میلیگرم} با بولوس سریع، ممکن است دوز اول دو برابر شود - 6 میلیگرم بر کیلوگرم {حداکثر دوز دوم 1 میلیگرم})
- سندرم Wolf-Parkinson-White (WPW) باید قبل از درمان به عنوان SVT رد شود.
- درمان اورژانس الکتریکی شامل کاردیوورژن همزمان با 0.5 -1.0 ژول / کیلوگرم است.
(در صورت لزوم قبل از انجام کاردیوورژن آرام بخش را فراموش نکنید)
همچنین بخوانید:
Emergency Live Even More… Live: دانلود برنامه رایگان جدید روزنامه شما برای IOS و Android
اورژانس های سم شناسی کودکان: مداخله پزشکی در موارد مسمومیت کودکان
دریچهپاتیها: بررسی مشکلات دریچه قلب
تفاوت بین پیس میکر و دفیبریلاتور زیر جلدی چیست؟
بیماری قلبی: کاردیومیوپاتی چیست؟
التهابات قلب: میوکاردیت ، اندوکاردیت عفونی و پریکاردیت
سوفل قلب: چیست و چه زمانی باید نگران بود
سندرم قلب شکسته در حال افزایش است: ما کاردیومیوپاتی تاکوتسوبو را می شناسیم
کاردیومیوپاتی ها: چه هستند و چه درمان هایی دارند
کاردیومیوپاتی بطن راست الکلی و آریتموژنیک
تفاوت بین کاردیوورژن خودبخودی، الکتریکی و دارویی
کاردیومیوپاتی تاکوتسوبو (سندرم قلب شکسته) چیست؟
کاردیومیوپاتی متسع: چیست، چه چیزی باعث آن می شود و چگونه درمان می شود
ضربان ساز قلب: چگونه کار می کند؟
ارزیابی اساسی راه هوایی: یک مرور کلی
ارزیابی ترومای شکم: بازرسی، سمع و لمس بیمار
ارزیابی درد: از کدام پارامترها و مقیاس ها هنگام نجات و درمان بیمار استفاده کنید
مدیریت راه هوایی پس از یک تصادف جاده ای: یک مرور کلی
لوله تراشه: چه زمان ، چگونه و چرا باید راه هوایی مصنوعی برای بیمار ایجاد شود
آسیب مغزی تروماتیک (TBI) چیست؟
شکم حاد: معنی، تاریخچه، تشخیص و درمان
نکات کمک های اولیه برای معلمان
مسمومیت با قارچ سمی: چه باید کرد؟ مسمومیت چگونه خود را نشان می دهد؟
ترومای قفسه سینه: جنبه های بالینی، درمان، راه های هوایی و کمک های تهویه
راهنمای سریع و کثیف برای ارزیابی کودکان



